Rund 8,5 Millionen Menschen in Deutschland sind an Diabetes mellitus Typ 2 erkrankt. Hinzu kommt eine Dunkelziffer von mindestens zwei Millionen Menschen. An Parodontitis leiden rund 35 Millionen. Biologisch hängen beide Volkskrankheiten zusammen, darauf verweisen der Bundesverband der Niedergelassenen Diabetologen e.V. (BVND) und die Bundeszahnärztekammer (BZÄK) anlässlich des Weltdiabetestags am 14. November.
Eine Diabeteserkrankung ist gekennzeichnet durch einen dauerhaft erhöhten Blutglukosespiegel. Bei Diabetes mellitus unterscheidet man im Kern zwischen zwei Typen: Diabetes Typ 1 tritt vorwiegend in der Kindheit oder Jugend auf. Durch eine Autoimmun-Destruktion von Pankreaszellen bei den Betroffenen wird ein Insulinmangel ausgelöst, sodass es zu einem erhöhten Blutzuckerspiegel kommt.
Diabetes Typ 2 hingegen ist eine über die Zeit erworbene Insulinresistenz, die primär eine Konsequenz von Lebensgewohnheiten ist, wie zum Beispiel ungesunde Ernährung, Übergewicht und zu wenig Bewegung. Diabetes Typ 2 ist die verbreitetste Form des Diabetes mellitus.
Parodontitis ist eine chronische Entzündung im Mund, des sogenannten Zahnhalteapparates, in dem die Zähne verankert sind. Verursacht wird sie durch Bakterien im Zahnbelag.
Zwei Volkskrankheiten, die sich gegenseitig verstärken
Dank Forschung weiß man heute mehr über die engen Verflechtungen unterschiedlicher Erkrankungen. Studien zeigen: Eine bidirektionale – also sich gegenseitig beeinflussende – Beziehung besteht auch zwischen Diabetes und Parodontitis. Zudem existieren diverse immunologische und klinische Ähnlichkeiten zwischen den beiden Erkrankungen.
Bei Diabetikern schreitet eine Parodontitis oft schneller voran, verläuft häufig schwerer und in der Regel verlieren sie mehr Zähne als Menschen ohne Diabetes.
Diabetiker mit gut eingestellten Blutzuckerwerten sprechen wesentlich besser auf eine Parodontitis-Behandlung an.
Risikofaktoren ähnlich
„Nicht nur biologisch, auch bei den Risikofaktoren beider Erkrankungen gibt es Parallelen. Das gilt zum Beispiel für einen ungesunden Lebensstil, Stress, Zuckerkonsum, Adipositas, das Rauchen und Alkohol sowie eine genetische Prädisposition“, so Dr. Nikolaus Scheper, Vorsitzender des BVND. „Hinzu kommt: Beide Erkrankungen entwickeln sich meist unbemerkt und werden oft erst spät erkannt.“
Patienten über die Zusammenhänge informieren
„Andererseits können Mikroorganismen, sprich Bakterien, über die Blutgefäße des Zahnfleisches in den Blutkreislauf gelangen, so dass eine Parodontitis mit zahlreichen Erkrankungen des Gesamtorganismus, wie zum Beispiel Diabetes mellitus, Herzinfarkt, Schlaganfall und rheumatoider Arthritis, assoziiert ist. Es ist wichtig, die Patientinnen und Patienten über diese Zusammenhänge zu informieren. Auch die fachübergreifende Zusammenarbeit ist wertvoll“, erklärt Dr. Romy Ermler, Vizepräsidentin der BZÄK.
Interdisziplinär ausgerichtete Behandlung gefragt
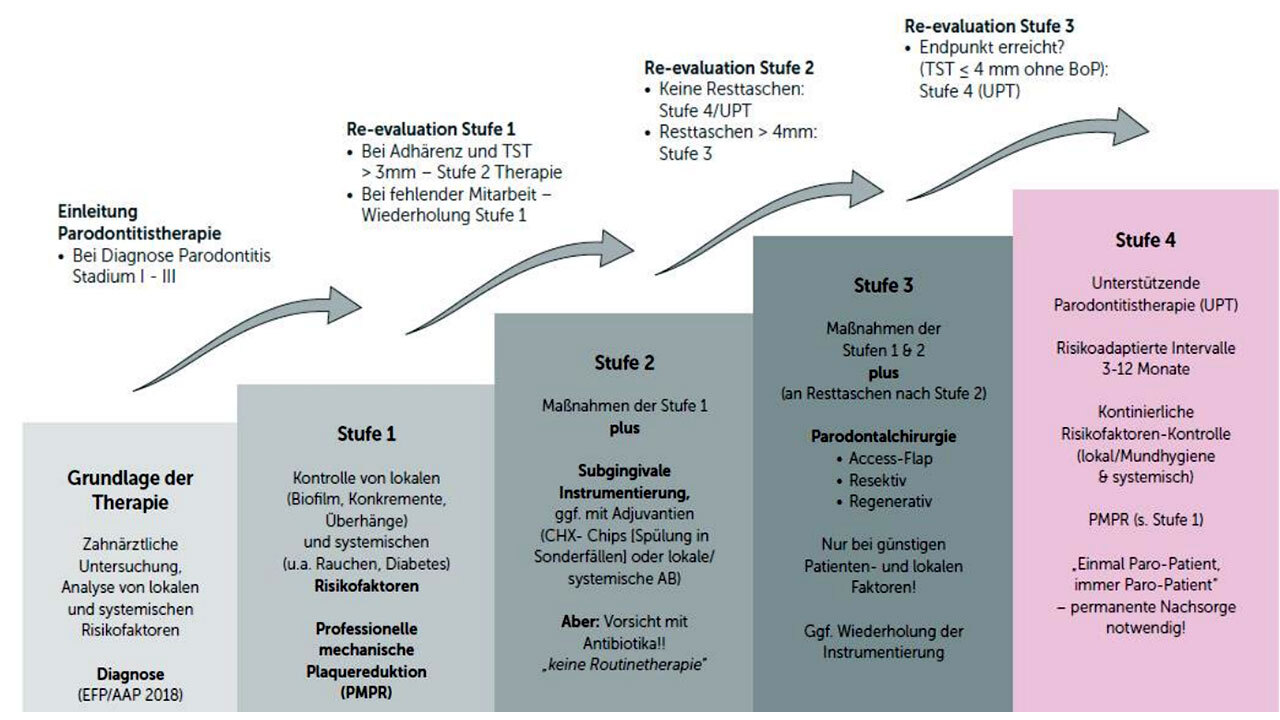
Die Alterung der Gesellschaft führt dazu, dass chronische Krankheiten in der Bevölkerung zunehmen – es ist insbesondere mit einem Zuwachs an Parodontitis- und Diabetes- Erkrankungen zu rechnen. Deshalb und aufgrund der Wechselwirkungen zwischen den beiden Krankheiten ist eine stärker interdisziplinär ausgerichtete Behandlung gefragt. Die Bundeszahnärztekammer und der Bundesverband der Niedergelassenen Diabetologen e.V. arbeiten zusammen und rücken die Wechselwirkungen von Parodontitis und Diabetes im Rahmen einer Aufklärungskampagne stärker in den Vordergrund.
Einen schnellen Test, ob ein Parodontitisrisiko besteht, kann man mit dem Paro-Check machen.