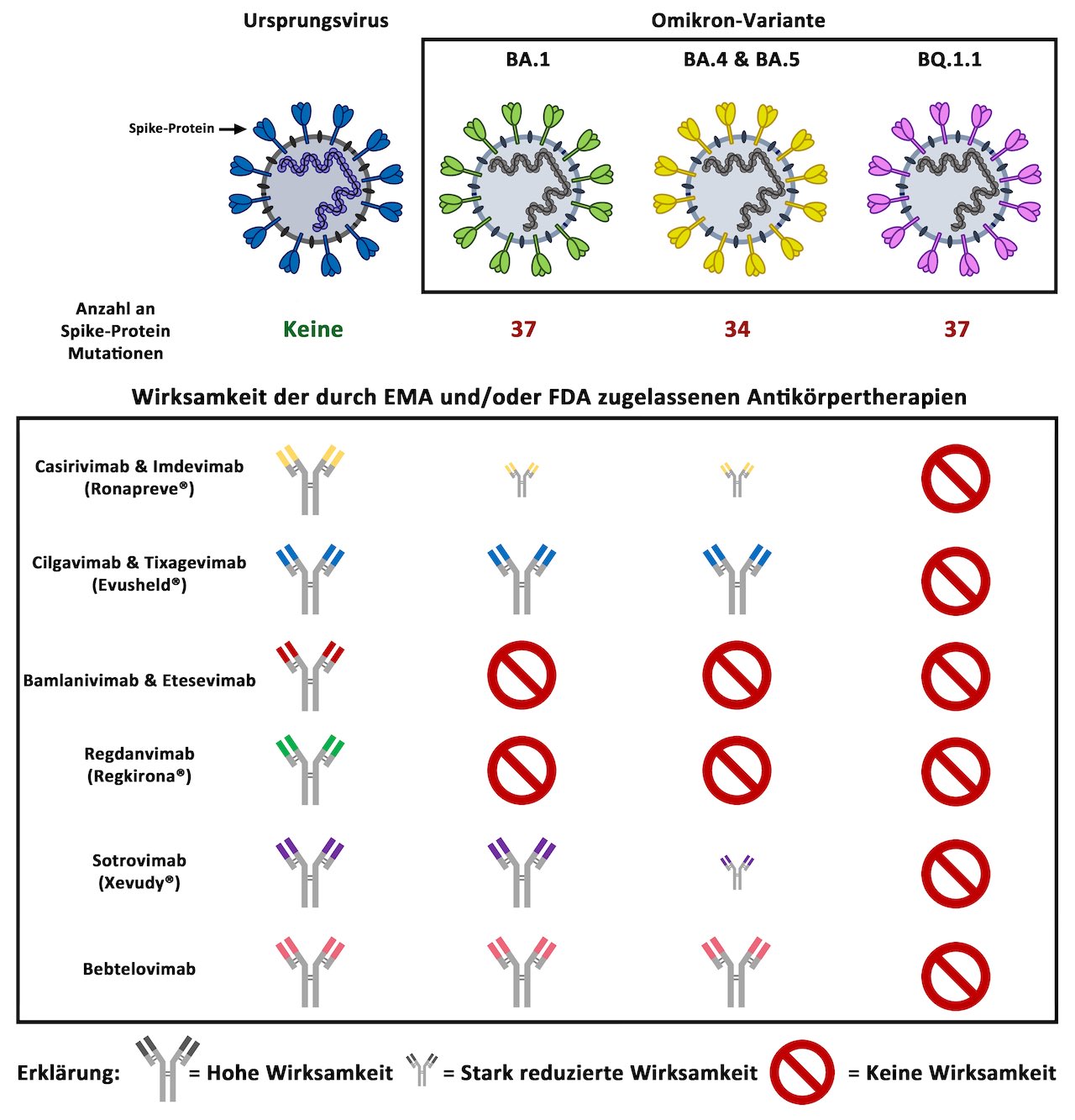
Sind die zurzeit zugelassenen Antikörpertherapien, die für die Behandlung von Personen mit einem erhöhten Risiko für eine schwere COVID-19 Erkrankung eingesetzt werden, auch gegen die aktuell zirkulierenden Virusvarianten wirksam? Eine aktuelle Studie von Forschenden des Deutschen Primatenzentrum – Leibniz-Institut für Primatenforschung und der Friedrich-Alexander-Universität Erlangen-Nürnberg zeigt, dass die Omikron-Untervariante BQ.1.1, die sich derzeit weltweit auf dem Vormarsch befindet, gegen alle zugelassenen Antikörpertherapien resistent ist
Originalstudie:
Omicron sublineage BQ.1.1 resistance to monoclonal antibodies. Prerna Arora, Amy Kempf, Inga Nehlmeier, Sebastian R Schulz, Hans-Martin Jäck, Stefan Pöhlmann et al. Published: November 18, 2022, The Lancet Infectious Diseases https://www.thelancet.com/journals/laninf/article/PIIS1473-3099(22)00733-2/fulltext
Neutralisierende Antikörper schützen, indem sie sich an das virale Stachelprotein „Spike“ anheften und so verhindern, dass das Virus in Zellen eindringen kann. Einige Sars-CoV-2-Varianten, insbesondere die Omikron-Variante, sind durch Mutationen im Spike-Protein in der Lage, einigen neutralisierenden Antikörpern zu entkommen und dadurch auch in geimpften oder genesenen Personen symptomatische Infektionen auszulösen. Man spricht von Immunflucht.
Immunflucht
Dies ist eine besondere Gefahr für Risikogruppen, da insbesondere hoch betagte Personen sowie Menschen mit einem geschwächten Immunsystem selbst nach vollständiger Impfung oftmals keine ausreichende Immunantwort ausbilden, um vor einem schweren Verlauf der Infektion geschützt zu sein. Um Risikopatienten zu schützen, werden ihnen biotechnologisch hergestellte Antikörper vorbeugend oder als frühe Therapie bei einer diagnostizierten SARS-CoV-2 Infektion verabreicht.
Ein Team aus Forschenden der Abteilung Infektionsbiologie am Deutschen Primatenzentrum – Leibniz-Institut für Primatenforschung und der Abteilung Molekulare Immunologie der Friedrich-Alexander-Universität Erlangen-Nürnberg hat untersucht, wie effizient die derzeit zugelassenen Antikörpertherapien die aktuell zirkulierenden Omikron-Untervarianten hemmen. „Für unsere Untersuchungen haben wir nicht-vermehrungsfähige Viruspartikel, welche das Spike-Protein von ausgewählten Virusvarianten tragen, mit verschiedenen Verdünnungen der zu testenden Antikörper gemischt und nachfolgend gemessen, welche Antikörpermenge benötigt wird um die Infektion von Zellkulturen zu hemmen. Insgesamt haben wir zwölf einzelne Antikörper und sechs Antikörpercocktails untersucht, von denen vier für die klinische Anwendung in Europa zugelassen sind“, erklärt Prerna Arora, Erstautorin der Studie.
Neben Impfen zusätzliche Medikation erwägen
Bei ihren Untersuchungen stellten die Forschenden fest, dass die Omikron-Untervariante BQ.1.1 weder durch einzelne Antikörper noch durch die Antikörpercocktails neutralisiert werden konnte. Im Gegensatz dazu wurde die derzeit vorherrschende Omikron-Untervariante BA.5 noch durch einen zugelassenen Antikörper und zwei zugelassene Antikörpercocktails neutralisiert. „Mit Blick auf die Risikopgruppen besorgt uns die Tatsache, dass die Omikron-Untervariante BQ.1.1 gegen alle zugelassenen Antikörpertherapien resistent ist. Insbesondere in Regionen, in denen BQ.1.1 stark verbreitet ist, sollten Ärztinnen und Ärzte bei der Behandlung von Risikopatienten daher nicht allein auf Antikörpertherapien setzen, sondern zusätzlich die Gabe von Medikamenten wie Paxlovid oder Molnupiravir in Betracht ziehen“, kommentiert Studienleiter Markus Hoffmann das Ergebnis der Studie.
Auch die Tatsache, dass die Omikron-Untervariante BQ.1.1 bereits resistent gegenüber einer neuen Antikörpertherapie ist, die kurz vor der Zulassung in den USA steht, stellt die Bedeutung der Entwicklung von neuen Antikörpertherapien gegen Covid-19 heraus. „Die immer weiter fortschreitende Resistenzentwicklung von SARS-CoV-2-Varianten macht es erforderlich, dass neue Antikörpertherapien entwickelt werden, welche insbesondere auf die derzeit zirkulierenden und zukünftige Virusvarianten abgestimmt sind. Idealerweise sollten sie auf Regionen im Spike-Protein abzielen, die nur wenig Potenzial für Fluchtmutationen aufweisen“, schließt Stefan Pöhlmann, Leiter der Abteilung Infektionsbiologie am Deutschen Primatenzentrum – Leibniz-Institut für Primatenforschung.