Vergleichbar der Mundflora und deren Auswirkungen auf die Mundgesundheit, nimmt auch die Darmflora Einfluss auf Verlauf, Schweregrad und die Therapie von Darmerkrankungen. Dies fand ein Schweizer Forschungsteam unter der Leitung von Andrew Macpherson, Bahtiyar Yilmaz und Pascal Juillerat vom Department for Biomedical Research der Universität Bern und der Abteilung Gastroenterologie der Universitätsklinik für Viszerale Chirurgie und Medizin, Inselspital Bern, heraus. Ihre Studie offenbarte, dass Veränderungen in bestimmten Gruppen von Darmbakterien zu chronisch entzündlichen Darmkrankheiten (sogenannte Inflammatory Bowel Diseases, IBD) führen können. Sie zeigten zudem auf, dass diese Veränderungen in Bakteriengruppen sogar zu einem Rückfall beitragen können, nachdem bei Patientinnen und Patienten Teile des entzündeten Darmtrakts chirurgisch entfernt wurden. Die Studie wurde im Journal Nature Medicine publiziert.
Netzwerke der Darmflora
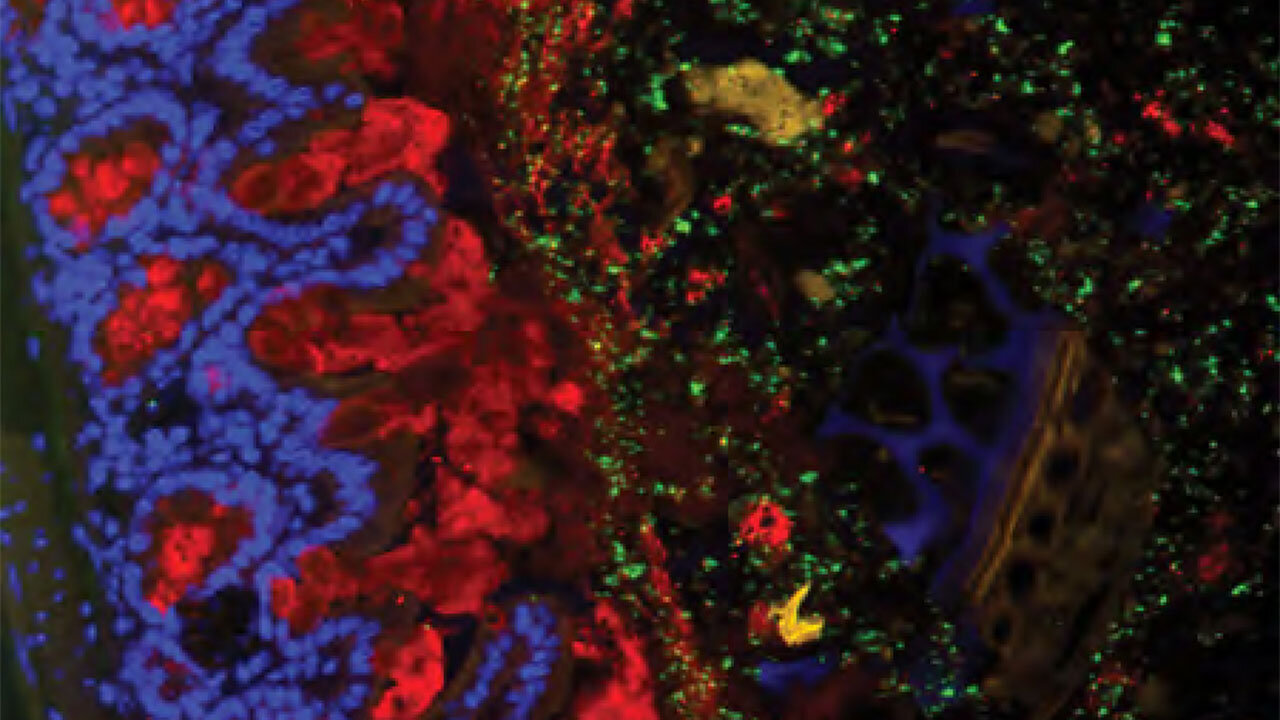
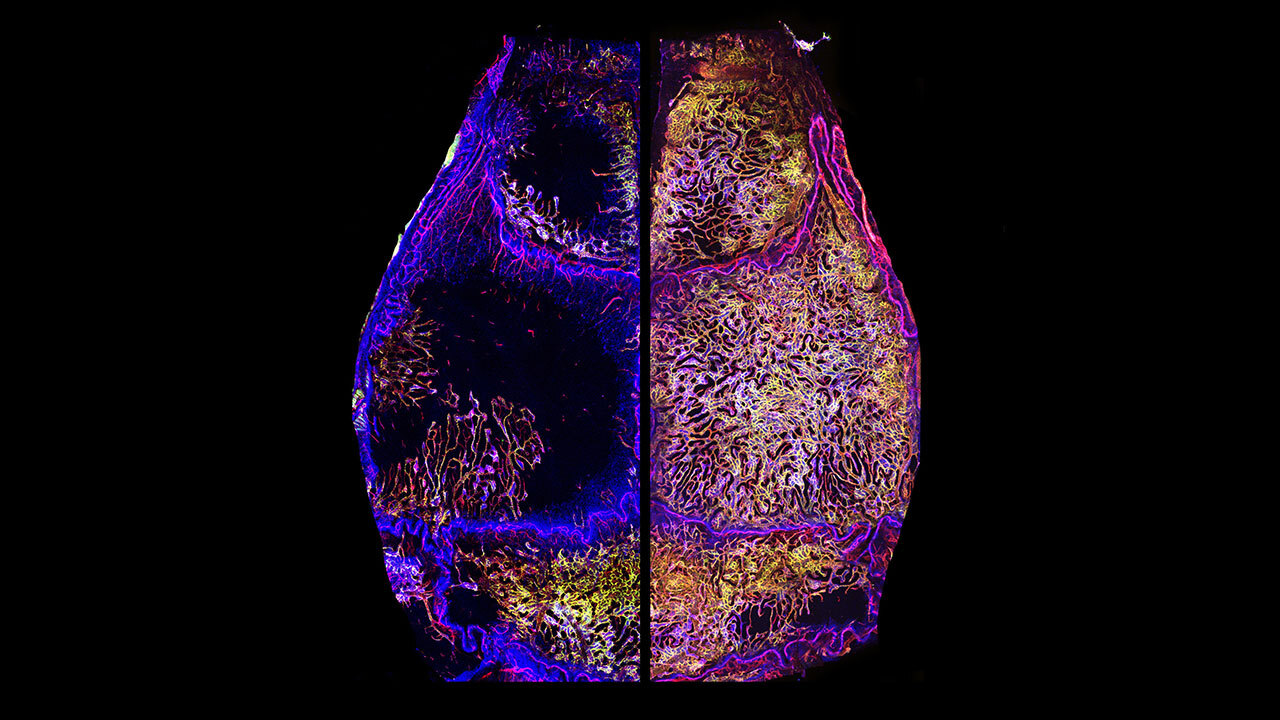
Zahllose Darmbakterien leben in Symbiose mit uns und sind essenziell für unsere Gesundheit. Wenn das empfindliche Gleichgewicht jedoch gestört wird, und sich die Zusammensetzung unserer Darmflora etwa durch die Ernährung oder die Einnahme von Medikamenten verändert, ändern sich auch Funktionen unserer Darmbakterien. Die Folge ist ein verschlechterter Gesundheitszustand, der zu führen kann. Zu IBD gehören Morbus Crohn, die den gesamten Magen-Darm-Trakt betreffen kann, und die Dickdarmerkrankung Colitis ulcerosa. Beide betreffen jährlich bis zu 30 pro 100.000 Personen in Europa und Nordamerika. In der Schweiz haben die Fälle von rund 12.000 Betroffenen im Jahr 2004 auf fast 20.000 in 2014 zugenommen. IBD haben gravierende gesellschaftliche und wirtschaftliche Folgen, da die meisten Patientinnen und Patienten jünger als 35 Jahre sind, wenn die Krankheit zum ersten Mal ausbricht.
Die Schweizer Forscher Forscher untersuchten in ihrer Studie den Einfluss mehrerer klinischer Faktoren auf die Darmflora von 270 Patientinnen und Patienten mit Morbus Crohn, 232 Patientinnen und Patienten mit Colitis Ulcerosa und 227 gesunden Personen. Die Proben stammten aus zwei großen Patientenkohorten, einer Schweizer Kohorte (Swiss IBD Cohort) unter der Leitung von Prof. Gerhard Rogler des Universitätsspitals Zürich mit Beteiligung von mehreren Spitälern in der Schweiz, und einer Berner Kohorte des Inselspitals. „Dass wir auf diese Daten zugreifen konnten, macht unsere Studie einzigartig“, sagt Bahtiyar Yilmaz, Ko-Erstautor der Studie. „Die Detailgenauigkeit der klinischen Daten wie Krankheitsverlauf, Ansprechen auf Behandlungen oder Umwelteinflüsse standen vergleichbaren Studien bisher nicht zur Verfügung.“
Kurzkettige Fettsäuren stärken Darmbarriere
Die Proben zeigten, dass die Darmflora von IBD-Patientinnen und -Patienten sich grundlegend von der Darmflora von gesunden Personen unterscheiden – hauptsächlich durch eine Zunahme von Bakterienstämmen, die Darmerkrankungen auslösen, und einer Abnahme von Bakterien, die wichtig für die Darmgesundheit sind. Die Forschenden entdeckten zudem 18 neue Gruppen von Krankheitserregern. Zudem stellten sie fest, dass Alter und Fitness im Vergleich zum Lebensstil oder Behandlungsart einen größeren Einfluss auf die Krankheitsverläufe ausüben. Je sportlicher die Betroffenen waren, desto weniger Probleme hatten sie mit ihrer Krankheit.
Originalpublikation: Bahtiyar Yilmaz, Pascal Juillerat, Ove Øyås, Charlotte Ramon, Francisco Damian Bravo, Yannick Franc, Nicolas Fournier, Pierre Michetti, Christoph Mueller, Markus Geuking, Valerie E. H. Pittet, Michel H. Maillard, Gerhard Rogler, Swiss IBD Cohort Investigators, Reiner Wiest, Jörg Stelling und Andrew J. Macpherson: Microbial network disturbances in relapsing refractory Crohn’s disease, Nature Medicine, 21. Januar 2019, http://dx.doi.org/10.1038/s41591-018-0308-z
Eine wichtige Rolle spielen Bakterien, die kurzkettige Fettsäuren produzieren: Damit „füttern“ sie unter anderem Zellen der Darmschleimhaut und stärken die Darmbarriere, die uns davor schützt, dass Nahrung und Bakterien ungehindert in den Blutkreislauf gelangen. Bei IBD sind nun diese schützenden Bakteriengruppen reduziert. „Wir haben unterschiedliche Netzwerke innerhalb der Darmflora entdeckt, spezifische Signaturen, die einerseits mit einem schweren Krankheitsverlauf zusammenhängen, also einem Wiederaufflammen, und im Gegensatz dazu eine Bakterien-Signatur, die sich bei weniger schweren Verläufen und gutem Ansprechen auf eine Therapie findet“, sagt Andrew Macpherson, Leiter der Gruppe und Letztautor.
Heterogene Krankheitsverläufe
„Die sehr unterschiedlich schweren Krankheitsverläufe machen die Behandlung von IBD schwierig“ sagt Andrew Macpherson. „Je mehr wir über krankmachende oder gesundheitsfördernde Bakterien wissen, desto gezielter können wir diese aktivieren oder unterdrücken, um den Krankheitsverlauf zu beeinflussen und die Lebensqualität der Patientinnen und Patienten zu verbessern.“
„Da die unterschiedlichen Krankheiten eine jeweils spezifische Signatur von Bakterien-Netzwerken aufweisen, können wir diese für künftige Therapieansätze nutzen“, erklärt Pascal Juillerat, Ko-Erstautor. Beim Aufspüren der Bakterien-Signaturen kamen Algorithmen für maschinelles Lernen zum Einsatz. Diese werden auch künftig hilfreich sein bei der Suche nach Bakterienstämmen, die IBD auslösen oder die Gesundheit fördern. Letztlich erhoffen sich die Forschenden, dass sich mittels Folgestudien die Prävention und Behandlung von IBD verbessern.