Im Augenblick ist die Sofortimplantation eines der Hype-Themen auf Kongressen und in Publikationen aller Art. Das konstatierten auch PD Dr. Dr. Keyvan Sagheb, federführender Autor der Leitlinie aus der Uniklinik Mainz und DGI-Pressesprecherin Dr. Dr. Anette Strunz auf der virtuellen Fachpressekonferenz der Deutsche Gesellschaft für Implantologie im Zahn-, Mund- und Kieferbereich (DGI) e. V. am 20. Juli 2023. Doch eine generelle Empfehlung für den besten Implantationszeitpunkt ist nicht möglich, so auch das Ergebnis der Arbeit an der neuen S2k-Leitlinie zum Implantationszeitpunkt.
Gerade die Sofortimplantation sei mit häufig erforderlichen Begleitmaßnahmen wie Hart- und Weichgewebsaugmentationen, speziellen Schnitttechniken etc. im Erfolg stark von den Fähigkeiten und Erfahrungen des ausführenden Implantologen abhängig. Die sogenannte Frühimplantation – bis zur 8. Woche nach Extraktion oder in der 12. bis 16. Woche nach Extraktion – sei in der Literatur wenig abgebildet und in der Praxis eher selten und dann eher in den Praxen und Zentren von erfahrenen Chirurgen eine Wahl. Auf der sicheren Seite auch von der wissenschaftlichen Evidenz bewegten sich Zahnärzte und Implantologen mit der Spätimplantation. Für Risiko- und Hochrisikopatienten sei die Spätimplantation wegen der minimierten und besser beherrschbaren Risiken die Regel.

Foto: Bostelmann/DGI

Foto: Bostelmann/DGI

Foto: DGI/Knipping
Erstmals konsensbasierte Empfehlungen
Den idealen Implantationszeitpunkt für alle gibt es also nicht. Vielmehr müssen Zahnärztinnen und Zahnärzte spezifische individuelle Faktoren der Patienten bewerten, um den jeweils geeigneten Zeitpunkt für eine Implantation zu wählen. Und dafür seien mit der Leitlinie zum Thema Implantationszeitpunkt durch die Expertinnen und Experten von 18 Fachgesellschaften unter der Federführung von DGI und DGZMK nun erstmals entsprechende konsensbasierte Empfehlungen und Statements erarbeitet worden. In einer ausführlichen Zusammenfassung hat die DGI dieses komplexe Thema aufbereitet.
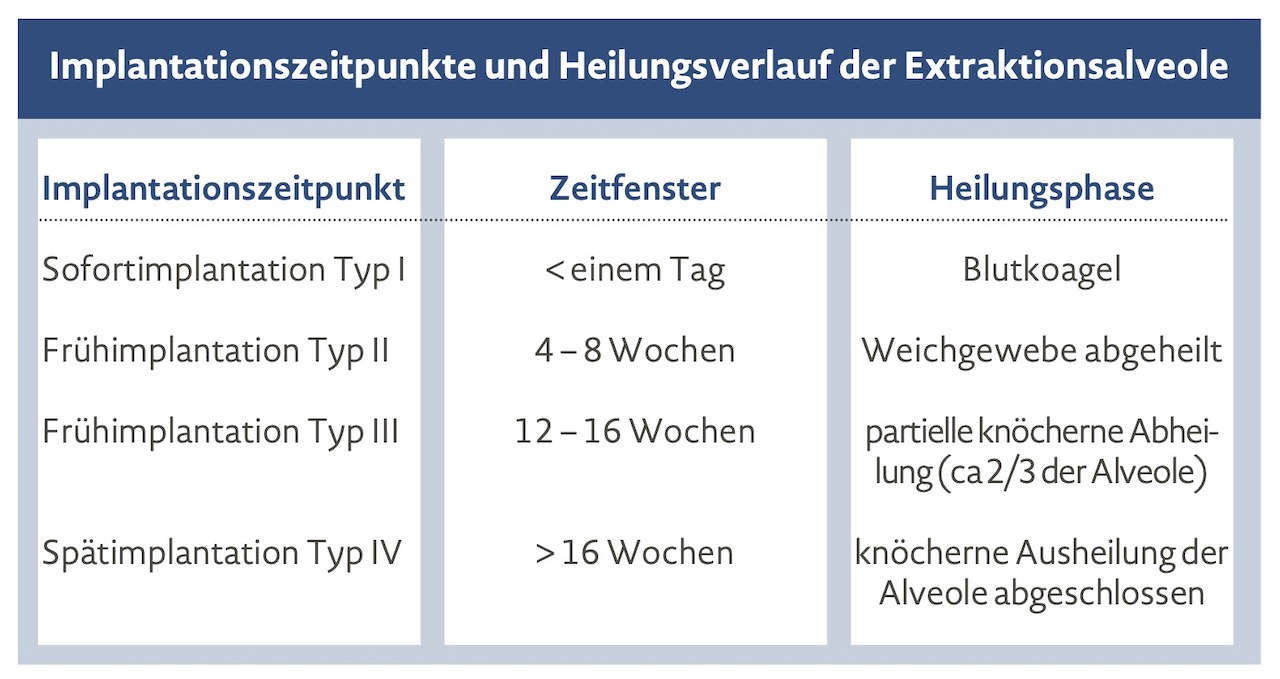
Quelle: DGI
„Geht es um dentale Implantate, wünschen sich Patientinnen und Patienten eine wenig invasive Therapie mit kurzer Behandlungsdauer und möglichst wenigen Eingriffen. Neue klinische Protokolle, die unterschiedliche prothetisch-implantologische Versorgungskonzepte ermöglichen und die Behandlungsdauer verkürzen, tragen diesen Wünschen Rechnung: Bei einer Sofortimplantation erfolgt die Implantation unmittelbar nach der Zahnextraktion. Bei der Frühimplantation erfolgt die Implantation erst nach der vollständigen Heilung des Weichgewebes (Typ II) beziehungsweise nach einer zumindest partiellen Heilung des Knochengewebes. Diesen Konzepten stehen traditionelle Protokolle der Spätimplantation gegenüber, die aufgrund von Um- und Abbauprozessen des Alveolarkamms nach der Extraktion augmentative Maßnahmen vor der Implantation erforderlich machen können.“
Protokolle mit Vor- und Nachteilen
„Die verschiedenen Protokolle haben jeweils spezifische Vor- und Nachteile und unterscheiden sich durch Indikationsbereiche sowie klinische Schwierigkeiten und Risiken. Welcher Implantationszeitpunkt geeignet ist, hängt daher von den individuellen systemischen und lokalen Faktoren eines Patienten ab. Werden diese nicht beachtet, kann ein falsch gewählter Implantationszeitpunkt das Therapieergebnis verschlechtern“, heißt es.
Eine Vielzahl von Erkrankungen und Therapien beeinflussen beispielsweise den Umbau und die Neubildung von Knochen. Darum muss eine gestörte Knochenphysiologie bei der Festlegung des Implantationszeitpunktes berücksichtigt werden. Dies gilt auch für zahlreiche lokale Einflussgrößen, etwa akute Entzündungen oder eine anatomische Kompromittierung. Die neue Leitlinie sollte darum die Frage klären, ob der Implantationszeitpunkt einen Einfluss auf das Implantatüberleben hat, welche systemischen und lokalen Faktoren bei der Auswahl des Implantationszeitpunktes zu beachten und ob zusätzliche Maßnahmen sinnvoll sind.
Therapieplanung
Es gibt keine Studien, bei denen der Einfluss der Therapieplanung auf das Implantatüberleben mit Bezug zum Implantationszeitpunkt untersucht wurde. Darum haben die Fachleute Empfehlungen formuliert, die im Rahmen einer allgemeinen Implantattherapie zu beachten sind. Diese beziehen sich auf den Beginn der Planung vor der Zahnextraktion sowie auf die individuelle Risikoevaluation des Patienten anhand der Anamnese sowie auf Basis klinischer und radiologischer Befunde.
Diagnostik
Auch die erforderlichen Untersuchungen für eine individuelle Therapieplanung und Aufklärung basieren auf den allgemeinen Erfordernissen einer implantologischen Versorgung: Anamnese, klinische Untersuchung und radiologische Bildgebung. Dabei müssen Qualität, Quantität und Morphologie von Hart- und Weichgewebe sowie das Vorhandensein lokaler Pathologien und der Zustand der Nachbarzähne beurteilt werden. Bei Risikopatienten (zum Beispiel Patienten nach einer Strahlentherapie im Kopf-Halsbereich, bei Patienten mit Diabetes, einer Immundefizienz oder unter antiresorptiver Therapie) sind gegebenenfalls weitere Untersuchungen nötig. Diese sind Themen anderer Leitlinien.
Spätimplantation
Studien belegen hohe Implantatüberlebensraten nach einer Spätimplantation auch dann, wenn lokale und systemische Risikofaktoren zum Zeitpunkt der Zahnextraktion vorliegen. Allerdings kann ein deutlicher Knochenabbau eine Augmentation zum Zeitpunkt der Implantation zwingend erforderlich machen. Die Fachleute raten dazu, dass bei einer Spätimplantation Verfahren zur Erhaltung des Alveolarkamms empfohlen werden sollten.
Frühimplantation
Kommt eine Sofortimplantation nicht in Frage, kann eine Frühimplantation empfohlen werden. Die dann abgeschlossene Heilung des Weichgewebes ermöglicht die Implantatinsertion bei einem geringeren Resorptionsgrad sowie augmentative Maßnahmen, die langfristig für stabile periimplantäre Verhältnisse sorgen.
Studien zeigen eine sehr gute Überlebensrate von 91 bis 100 Prozent
Andere Untersuchungen zeigen beim Implantatüberleben in Abhängigkeit vom Implantationszeitpunkt (Sofort- versus Frühimplantation) keine signifikanten Unterschiede.
Sofortimplantation
Die klinische Datenlage ist für Sofortimplantationen aufgrund der starken Variabilität der operativen Technik sehr heterogen, konstatieren die Fachleute. Entsprechend weit ist die Spannbreite der Studienergebnisse beim Implantatüberleben und dem Erfolg der Behandlung. Wenn die Behandlung in Zentren mit einer sehr hohen klinischen Expertise auf diesem Gebiet erfolgt und die Patienten streng ausgewählt werden, sind die Studienergebnisse sehr gut.
Aktuelle Metaanalysen randomisierter klinischer Studien zeigen jedoch signifikant schlechtere Überlebensraten bei einer Sofortimplantation in der Einzelzahnregion im Vergleich mit einer Früh- bzw. Spätimplantation. „Die Sofortimplantation ist ein komplexes chirurgisches Verfahren und erfordert eine entsprechende klinische Expertise“, formulieren die Fachleute abschließend. „Da der Therapieerfolg darüber hinaus von einer Vielzahl systemischer und lokaler Faktoren des Patienten abhängt, sollte die Indikation nach sorgfältiger Abwägung individuell getroffen werden.“
Implantationszeitpunkte bei Risikopatienten
Vergleichende prospektive klinische Studien fehlen, bei denen der Einfluss des Implantationszeitpunktes auf das Implantat- überleben bei Patienten untersucht wurde, die unter Erkrankungen leiden oder sich Therapien unterziehen müssen, welche die Osseointegration verzögern. Betroffen sind beispielsweise Patientinnen und Patienten mit Diabetes mellitus oder einer Immundefizienz.
Es gilt auch für Patienten nach Bestrahlung in der Kopf-Halsregion sowie für Patienten, die mit Knochenantiresorptiva behandelt werden. Hier verweisen die Experten auf entsprechende Leitlinien und empfehlen, die Indikation für eine Sofortimplantation kritisch zu stellen, wenn Patienten aufgrund systemischer Risikofaktoren oder einer medikamentösen Therapie eine reduzierte Knochenumbau- und Knochenneubildungsrate aufweisen.
Risiko Parodontalerkrankung
„Das unbehandelte parodontal infizierte Restgebiss ist generell und unabhängig vom Implantationszeitpunkt ein Risiko für den Implantaterfolg. Darum sollte es vor der Implantation behandelt werden“, empfehlen die Autorinnen und Autoren der Leitlinie. Eine parodontale Erkrankung sollte entsprechend der Leitlinie für die Behandlung von Parodontitis Stadium I bis III erfolgen.
Sofortimplantation und 3-D-Röntgendiagnostik
Unter Hinweis auf die aktuelle S2k-Leitlinie zur dentalen digitalen Volumentomographie sowie auf Indikationen zur implantologischen 3-D-Röntgendoagnostik und navigationsgestützter Implantologie stellen die Fachleute fest, dass ein 3-D-Röntgenbild über die genaue Darstellung der Knochendimension und mögliche lokale Pathologien hinaus wertvolle Hinweise zur lokalen Situation liefern könne. Gleichwohl gibt es derzeit keine randomisierten oder kontrollierten Studien, die den Nutzen einer 3-D-Diagnostik in Abhängigkeit vom Implantationszeitpunkt belegen. Darum müsse der Zusatznutzen dieser Untersuchung im Hinblick auf die erhöhte Strahlenbelastung im Vergleich zur konventionellen Röntgenuntersuchung abgewogen werden.
Sofortimplantation: technisches Vorgehen und lokale Faktoren
Die Vorhersagbarkeit des Erfolges einer Sofortimplantation hängt von der lokalen Ausgangssituation ab. Darum empfehlen die Fachleute, die Zahnextraktion chirurgisch so atraumatisch wie möglich zu gestalten. Darüber hinaus soll nach der Extraktion das Granulationsgewebe in der Alveole sorgfältig entfernt und eine Kürettage des Alveolarknochens vorgenommen werden. Bei ausgedehnten knöchernen Defekten, die eine Primärstabilität des Implantats verhindern, raten die Expertinnen und Experten von einer Sofortimplantation ab. Sie betonen auch die Bedeutung der korrekten dreidimensionalen Position und Stabilisierung des Implantats in der Extraktionsalveole. In der Oberkieferfront sollte die achsengerechte und positionsgerechte Implantatinsertion palatinal orientiert sein.
Sofortimplantation ohne Augmentation. Bei einem dicken Gingivatyp und dicker und intakter vestibulärer Knochenlamelle und einem geringen horizontalen Spalt zwischen Implantat und Knochenlamelle kann laut Empfehlung der Fachleute bei der Implantation auf eine simultane Augmentation verzichtet werden.
Sofortimplantation mit Augmentation
Eine simultane Augmentation/Optimierung des hartgeweblichen und/oder weichgeweblichen Implantatlagers sollte demgegenüber bei einem dünnen Gingivatyp, bzw. bei dünner vestibulärer Knochenlamelle und vertikalem Gewebedefizit erfolgen. Die Sofortimplantation kann bei diesen Patienten Resorptions-phänomene nach der Zahnextraktion nicht verhindern. Es besteht auch bei dieser Ausgangslage das Risiko für vestibuläre Rezessionen. Darum lehnen viele Autorinnen und Autoren bei gleichzeitigen weich- und hartgeweblichen Defiziten eine Sofortimplantation insbesondere in der Frontzahnregion ab.
Sofortimplantation bei chronischer Infektion
Bei einer chronisch infizierten Alveole ohne akute klinische Symptomatik ist eine Sofortimplantation unter sorgfältiger Abwägung der Indikationen möglich. Dabei soll vor der Implantatinsertion das infizierte Gewebe vollständig entfernt und eine perioperative systemische Antibiotikagabe durchgeführt werden. Zur Vermeidung von Komplikationen in der Einheilphase soll bei einer Sofortimplantation darüber hinaus eine engmaschige klinische Nachsorge erfolgen, insbesondere dann, wenn die Implantation in Kombination mit einer Sofortversorgung erfolgt.
Weitere Leitlinien in Vorbereitung und Überarbeitung
Die neue Leitlinien zum Implantationszeitpunkt, die der leider viel zu früh verstorbene Dr. Karl-Ludwig Ackermann angemeldet hatte und deren Fertigstellung die Mainzer Gruppe übernommen hatte, ist nicht die letzte Leitlinien, die die DGI bearbeitet hat. Weitere Leitlinien seien in der Erstellung beziehungsweise in der Aktualisierung, so eine Leitlinie zu Blutkonzentraten in der Implantologie (PRF/PRGF), zu Keramikimplantaten und zu weiteren Themen, so der Leitlinienbeauftragte der DGI, Prof. Dr. Dr. Eik Schiegnitz (Mainz), der ebenfalls kurz an der Pressekonferenz teilnahm. Eine ganze Reihe von Leitlinien ist kürzlich neu oder aktualisiert veröffentlicht worden, so zu Implantaten und Diabetes, Materialunverträglichkeiten. Einen Überblick gibt es auf der Internetseite der DGI, die aktuellen Leitlinien in der Zahnmedizin sind auf der Internetseite der DGZMK eingestellt. (MM)
Mit Material der DGI.